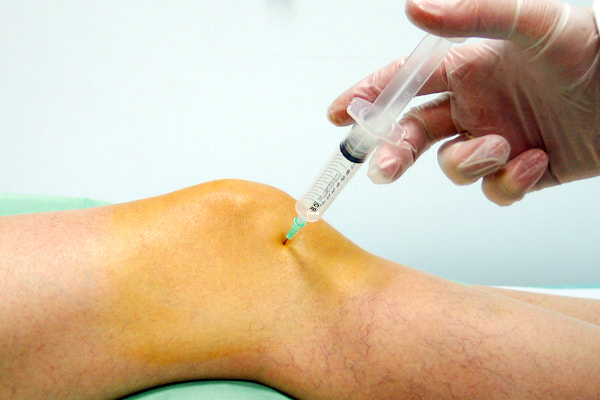
La rigidez de rodilla es una de las complicaciones tras la cirugía de ligamento cruzado anterior. El tratamiento rehabilitador o el tratamiento quirúrgico permiten una mejora de la falta de movilidad.La rotura del ligamento cruzado anterior es una de las lesiones frecuentes en deportes que se produce un pivotaje o rotación de la rodilla. Es más frecuente en mujeres que en hombres. Existen varios tratamientos para la rotura del ligamento cruzado anterior. Para los pacientes jovenes y deportistas se recomienda el tratamiento quirúrgico. Se realiza una substitución del ligamento mediante lo que se conoce como una ligamentoplastia de LCA. La cirugía del ligamento cruzado anterior tiene un porcentaje de éxito alto y la mayoría de pacientes vuelven a su actividad deportiva previa. Pero como en cualquier procedimiento quirúrgico pueden existir una serie de problemas asociados a la cirugía del cruzado anterior. La rigidez de rodilla, la infección de la plastia de LCA y el hematoma postquirúrgico tras la cirugía del LCA son las complicaciones agudas más frecuentes ¿Qué es la rigidez de rodilla tras la cirugía de ligamento cruzado anterior? Uno de las complicaciones más frecuentes que podemos ver en las personas que se operan de una cirugía de reconstrucción del ligamento cruzado anterior, es la falta de movilidad o rigidez de rodilla. Esta rigidez de rodillas o artrofibrosis, se origina por un problema en la cicatrización interna tras la cirugía, Tras una cirugía de ligamento cruzado anterior, se tiene que progresivamente ganar la movilidad de la rodilla. La primera semana es recomendable tener una movilidad de 0 grados de extensión y 90' de flexión, progresivamente la flexión se va ganando en la siguientes semanas. La falta de movilidad, sobretodo el déficit de extensión de la rodilla es lo que se denomina rigidez de rodilla o artrofibrosis. Diagnóstico de la rigidez de rodilla. Una de las ventajas de los nuevos avances de los sistemas de fijación que se usan en la ligamentoplastia de LCA es que permiten una movilidad de la rodilla desde el primer día. En las pautas de recuperación del LCA se favorece la movilidad temprana de la rodilla y la potenciación muscular. En algunos pacientes, se produce una reacción de cicatrización del hematoma interno que genera y forma unas bandas dentro de la articulación que produce una falta o limitación de la movilidad de la rodilla. La falta de extensión a 0º y la limitación de la flexión de la rodilla a más de 90º es sugestivo de rigidez de la rodilla Existen varias causas que producen la rigidez de la rodilla. La alteración de la cictrización interna, la presencia de un hematoma o sangrado intraarticular importante, el dolor severo tras la cirugía o el sangrado en la zona dadora de los isquiotibiales. En muchos casos el dolor tras la cirugía del LCA puede ser una causa importante de limitación o rigidez de la rodilla. Tratamiento de la rigidez de rodilla tras la cirugía del ligamento cruzado anterior. El tratamiento de la rigidez de rodilla se ha de hacer de forma constante y con mucha motivación por parte del paciente. Primero de todo se recomienda realizar un tratamiento del dolor para que la persona pueda mover la rodilla sin tener tanto dolor, ya que este es un limitador importante de la movilidad y que origina rigidez de rodilla. En el caso de derrame articular o hemartros es recomendable realizar una punción de la rodilla o artrocentesis para vaciar la rodilla. Se inicia una pauta de ejercicios de forma específica para mejorar la movilidad con mucho enfasis en mejorar la extensión. Es recomendable realizar los ejercicios para ganar movilidad entre 5 y 6 veces al día, varias repeticiones cada ejercicio. También se recomienda empezar un programa intensivo de rehabilitación o fisioterapia específica. De forma paralela para el tratamiento de la rigidez de rodilla, es importante realizar un tratamiento de musculación de la pierna por que la falta de musculación crea dolor. Recomiendo ejercicios en el agua y deportes tipo remo o bicicleta. En el caso de mucho dolor o falta de mejora, se recomienda realizar una infiltración con derivado de corticoide a nivel de la articulación para mejorar la rigidez de rodilla tras la cirugía de ligamento cruzado anterior. En los casos más severos que no mejoran con el tratamiento conservador que se ha explicado, se recomienda realizar un tratamiento quirúrgico. Se realiza una artrolisis por artroscopia para sacar y liberar todas las cicatrices que existen dentro de la articulación. Habitualmente se consigue una gran mejora de la rigidez de la rodilla con el tratamiento mediante artrolisis artroscópica. No recomiendo aplazar mucho el tratamiento quirúrgico para la rigidez de la rodilla. Si tras unos 2 o 3 meses no se consigue mejora de la rigidez de a rodilla con el tratamiento mediante rehabilitación y se nota una rodilla rigida y bloqueada, se recomienda una intervención quirúrgica. Recordar que el tratamiento de la rigidez de la rodilla tras una cirugía de ligamento cruzado anterior, puede ser largo y en muchas ocasiones generar una ansiedad y malestar en el paciente. Sobretodo no hay que perder la esperanza. La gran mayoría de paciente consiguen volver a su actividad habitual. En los siguientes vídeos podréis ver ejercicios para el tratamiento de la rigidez de rodilla
51 Comments
El tratamiento de la infección del ligamento cruzado anterior ha de ser urgente y adecuado para garantizar la correcta función de la rodillaLa rotura del ligamento cruzado anterior es muy frecuente por el incremento de los deportes. Este tipo de lesión se produce por un traumatismo o entorsis de la rodilla. El diagnóstico de la rotura del LCA se realiza mediante la exploración de la rodilla y con una resonancia magnética. Existen varios tipos de tratamientos para la rotura del ligamento cruzado anterior, actualmente en una persona joven y deportista se recomienda realizar un tratamiento mediante una cirugía. El tratamiento quirúrgico se basa en substituir el ligamento roto por una tendón ( isquiotibial o rotuliano ) que realizará la función del ligamento cruzado anterior. Se llama ligamentoplastia de LCA. Los resultados de la cirugía de reconstrucción del ligamento cruzado anterior son muy buenos gracias a las nuevas técnicas quirúrgicas y los sistemas de fijación del ligamento. Hay una rápida recuperación de los pacientes operados, que vuelven a su actividad habitual en pocas semanas y un regreso a la actividad deportiva previa sobre los 6 meses. Problemas o complicaciones asociadas a la reconstrucción del ligamento cruzado anterior. Las complicaciones tras una cirugía de reconstrucción del ligamento cruzado anterior se dividen en agudas o iniciales , las que ocurren a los pocos meses de la cirugía, o tardías que ocurren a partir de los 6 meses. Las complicaciones iniciales más frecuentes son la infección del ligamento cruzado anterior, la pérdida de movilidad de la rodilla o artrofibrosis y el hematoma tras la intervención. Infección del ligamento cruzado anterior Una de las complicaciones más temidas y poco frecuentes, es la infección del ligamento cruzado anterior tras la cirugía. Se produce una colonización de la rodilla por una bacteria, habitualmente procedente de la piel. Existen varias causas de la infección del ligamento cruzado anterior, la entrada de bacterias en la rodilla durante la cirugía a través de una contaminación o la entrada de bacterias a través de la herida de la cirugía. En muchos casos puede existir un problema de inmunidad o de las defensas de la rodilla que no consiguen controlar esta colonización de bacterias. El germen o bacteria más frecuente causante de la infección del ligamento cruzado anterior es el staphylococcus aureus o el staphyloccocus epidermidis. Diagnóstico de la infección del ligamento cruzado anterior El diagnóstico de la infección del ligamento cruzado anterior es básicamente clínico o a través de la exploración. La persona operada de ligamento cruzado anterior, presenta de forma rápida o aguda un dolor intenso en la rodilla, asociado a incremento del tamaño de la misma calor o incremento de temperatura y enrojecimiento. En muchas ocasiones se asocia a fiebre. Es lo que se conoce como artritis séptica de la rodilla. No todos los casos de infección del ligamento cruzado anterior muestran el mismo cuadro clínico. Es necesario realizar una punción de la rodilla para sacar líquido articular. En casos de infección del ligamento cruzado anterior se obtiene un líquido que denominamos sucio, se aprecia un liquido serohematico oscuro o incluso pus. Es necesario realizar un análisis microbiológico del liquido articular para conocer el tipo de germen o bacteria y la sensibilidad al antibiótico. Tratamiento de la infección del ligamento cruzado anterior
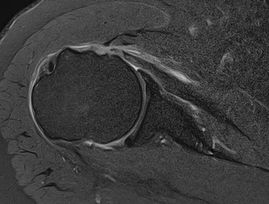
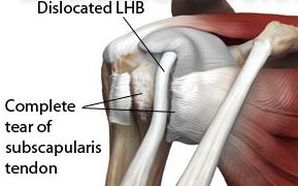
Una vez establecido el diagnóstico de infección de LCA y realizado una punción para extraer muestras de liquido para análisis microbiológíco, se recomienda realizar un tratamiento definitivo de la infección del ligamento cruzado anterior. Este tratamiento se basa en 2 pilares fundamentales. La cirugía de limpieza de la articulación. Es necesaria para limpiar el líquido articular y realizar un desbridamiento y sinovectomía lo que consigue dejar la rodilla limpia. Esta cirugía se realiza mediante una artroscopia de rodilla donde se desbrida o limpia la sinovial de la rodilla. Se deja un drenaje para conseguir drenar el resto de líquido articular. Cuando se diagnostica la infección del ligamento cruzado anterior se recomienda realizar una artroscopia de limpieza de forma rápida. El tratamiento antibiótico específico para erradicar la bacteria causante de la infección. Para esto es importante los cultivos microbiológicos ya que se conocerán el tipo de bacteria y la sensibilidad a los diferentes antibióticos. El tratamiento antibiótico para la infección del ligamento cruzado anterior se acostumbra a mantener unas 6 -8 semanas. Consecuencias para la rodilla tras la infección del ligamento cruzado anterior. La infección del ligamento cruzado anterior es una complicación grave de la cirugía de ligamentoplastia del LCA. Pero si la infección se ha diagnosticado a tiempo, se ha realizado un tratamiento correcto y el germen de la infección no es multiresistente, normalmente la evolución posterior a la infección es muy buena. Será necesario un rehabilitación más intensa por la atrofia muscular posterior. El riesgo de recidiva de la infección del ligamento cruzado anterior si el tratamiento ha sido correcto es muy bajo. El tratamiento de la rotura del tendón subescapular es habitualmente quirúrgico. Una sutura del tendón permite mejorar el dolor y la movilidad del hombro.El manguito rotador es el conjunto de tendones que rodean la cabeza del húmero y permiten la movilidad del hombro en todas sus direcciones. Esta compuesto por varios tendones, los más importantes el supraespinoso, el infraespinoso y el subescapular. Todos ellos tiene una correcta coordinación para que los movimientos del hombro sean correctos y precisos. La rotura del manguito de los rotadores, es una lesión muy frecuente que se produce por varias causas, la más comuna la degeneración progresiva del tendón. El tendón que más frecuentemente se rompe es la rotura del tendón supraespinoso seguido del infraespinoso. La rotura del tendón subescapular aislada es poco frecuente, se ve mucho más asociado a roturas masivas del manguito rotador, es decir roturas de varios de los tendones del manguito. En este link podéis encontrar los tratamientos de la rotura del manguito rotador SINTOMAS DE LA ROTURA DEL TENDON SUBESCAPULAR Los pacientes con una rotura del tendón subescapular tiene dolor en la zona anterior o lateral del hombro. Lo habitual es que este dolor se inicie de forma aguda tras algún mal gesto o movimiento forzado. También se aprecia limitación de los movimientos del hombro y pérdida de fuerza sobretodo en la rotación interna, En la exploración física se aprecia unas maniobras subacromiales positivas y una debilidad en el belly test. Es importante destacar que en ocasiones las roturas del tendón subescapular pueden pasar sin diagnosticar por que los síntomas no son intensos. DIAGNÓSTICO DE LA ROTURA DEL TENDÓN SUBESCAPULAR Ante la sospecha de rotura del tendón subscapular o rotura del manguito rotador es recomendable realizar una resonancia magnética del hombro o una ecografía del hombro. Estas dos pruebas, nos aportan toda la información para saber como están los tendones del manguito rotador. La resonancia tiene más sensibilidad diagnóstica que la ecografía. Se puede apreciar la rotura del tendón subescapular y la retracción del mismo así como las posibles lesiones asociadas en el hombro. TRATAMIENTO DE LA ROTURA DEL TENDÓN SUBESCAPULAR.
Después del diagnóstico de la rotura del tendón subescapular es necesario valorar qué tipo de tratamiento es el más adecuado. Es importante primeramente valorar qué tipo de persona tiene la rotura del tendón subescapular, el tipo de actividad, de trabajo, la edad etc... También es importante valorar las lesiones asociadas en el hombro como otras lesiones tendinosas o la presencia de artrosis y por último saber si esta rotura es crónica o aguda. Normalmente se recomienda un tratamiento quirúrgico de la gran mayoría de las roturas del tendón subescapular. En casos concretos se puede valorar un tratamiento conservador, esperando que el resto de tendones del manguito rotador suplan la funcionalidad de la rotura del tendón subescapular. Hay que tener en cuenta que existen gran número de roturas parciales del tendón subescapular, que si que pueden ser tratadas mediante tratamiento conservador o sin cirugía ya que el resto del tendón realiza la función. Tratamiento conservador de la rotura del tendón subescapular Se recomienda realizar una fase inicial de reposo y la administración de analgésicos para mejorar el dolor. Posteriormente recomendamos el inicio de rehabilitación para mejorar la movilidad pasiva y activa del hombro. En la tercera fase se recomienda realizar una potenciación muscular global del hombro. En el caso de mucho dolor se puede realizar un tratamiento de la rotura del tendón subescapular mediante infiltraciones. Tipo de tratamiento quirúrgico de la rotura del tendón subescapular. Actualmente el tratamiento de la rotura del tendón subescapular se puede realizar de dos formas. Mediante una cirugía abierta con una incisión deltopectora hasta llegar a la zona del tendón subescapular y realizar una sutura del mismo mediante el uso de anclajes. La otra técnica de tratamiento de la rotura del tendón subescapular es mediante una reinserción artroscópica del tendón. Las dos técnicas tienen sus pros y contras pero los diferentes estudios muestran que la funcionalidad del hombro es la misma independientemente del tipo de tratamiento quirúrgico que se haya realizado. Es por tanto importante valorar la presencia de una rotura del tendón subescapular ante un dolor o traumatismo del hombro, sobretodo si la persona tiene dificultad para realizar una rotación interna. El tipo de rotura parcial o total es importante para recomendar el tipo de tratamiento de la rotura del tendón subescapular. |
Dr M BallesterTraumatólogo especialista en artroscopia y Traumatología deportiva Archives
March 2022
Categories
All
|


 RSS Feed
RSS Feed
