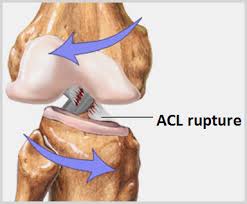
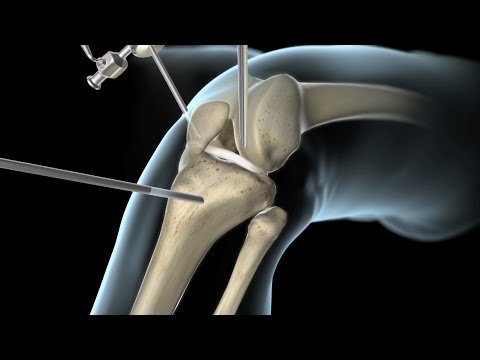
La recuperación es clave para la evolución de la cirugía de la rotura ligamento cruzado anterior. Si se realiza un correcto tratamiento el tiempo de baja disminuye. La rotura del ligamento cruzado anterior es muy frecuente en personas deportistas como no deportistas. Existen varias causas que producen una rotura del ligamento cruzado anterior, la más frecuente es una entorsis o giro forzado de la rodilla con el pie fijo. Esto puede producir una rotura parcial o total del ligamento cruzado anterior. En muchas ocasiones se puede relacionar con una rotura de los meniscos o una lesión del cartílago. El diagnóstico de la rotura del ligamento cruzado anterior se realiza inicialmente con la exploración de la rodilla, que muestra una inestabilidad de la misma. El prueba estadard o gold test es la resonancia magnética que nos diagnostica la lesión del ligamento cruzado anterior y otras posibles lesiones asociadas en la rodilla. Tratamiento de la rotura del ligamento cruzado anterior. Es recomendable valorar cada caso y cada tipo de rotura para realizar el mejor tratamiento de la rotura del ligamento cruzado anterior. En personas jovenes deportistas se recomiena realizar un tratamiento quirúrgico. En otros casos de roturas parciales o personas menos activas se puede realizar inicialmente un tratamiento mediante rehabilitación. Cirugia para la rotura del ligamento cruzado anterior. El tratamiento quirúrgico se basa en la substitución del ligamento cruzado roto por un nuevo ligamento, lo que se llama ligamentoplastia del cruzado anterior. El nuevo ligamento se obtiene de los tendones isquiotibiales preferentemente o del tendón rotuliano. Uno de los aspectos más importantes en la rotura del ligamento cruzado anterior es la recuperación después de la cirugía. Una buena pauta de recuperación después de la cirugía permite mejorar los resultados finales a nivel de recuperación deportiva y el tiempo de baja de las personas operadas. Existen muchas pautas de recuperación tras la rotura del ligamento cruzado anterior. Todas se basan en 3 fases de recuperacion: Fase 1: Conseguir la movilidad completa de la rodilla Iniciarmuscular para evitar atrofia tras la cirugía, Conseguir una Marcha normal. Fase 2: Trabajo muscular de toda la cadena cinética de la extremidad ( desde el core hasta el tobillo ) Trabajo de propiocepción o autoequilibrio. Fase 3 Retorno deportivo o de la actividad normal de la persona. El tiempo estimado de baja tras una cirugía de ligamento cruzado anterior, dependerá sobretodo del tipo de trabajo de la persona y de la recuperación que haga esta personas. En terminos generales, siempre que no exista contraindicación y que la evolución sea correcta, se recomienda la conducción sobre las 3 semanas. En el caso de trabajos de oficina se recomienda el retorno al trabajo sobre las 4 semanas. En caso de trabajos con más demanda físcia, normalmente se recomienda sobre los 2 o 3 meses segun cada caso. En los siguientes vídeos podréis ver diferentes pautas de recuperación tras una cirugía de ligamento cruzado anterior.
3 Comments
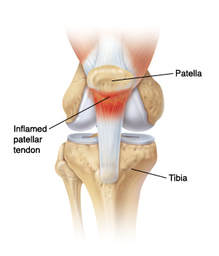
Ejercicios y un buen diagnóstico son clave para el tratamiento de la tendinitis rotuliana24/11/2017 El tratamiento adecuado de la tendinitis rotuliana mediante ejercicios y pautas específicas mejora el dolor y permite la recuperación deportiva. Una de las causas de dolor en la zona anterior de la rodilla es la tendinitis rotuliana. Se trata de un dolor importante que puede limitar al paciente en su actividad normal o la actividad deportiva. ¿Qué es la tendinitis rotuliana? El tendón rotuliano es el tendón que une la rótula con la tibia que junto con el tendón del cuádriceps forman el aparato extensor de la rodilla. Es una estructura anatómica muy importante en la mecánica de la marcha y de la carrera. El tendón rotuliano es una tendón muy grueso y plano que tiene una inserción amplia sobre la tuberosidad tibial anterior. La función del aparato extensor es la extensión activa de la pierna una acción importante en la primera fase de la marcha la fase de apoyo. La tendinitis rotuliana es la inflamación y degeneración tendinosa que aparece en el tendón rotuliano. Esta inflamación produce dolor y limitación de la función del tendón. ¿Por qué se produce una tendinitis rotuliana? Existen varias causas que explican la aparición de la tendinitis rotuliana. La primera es la anatomía específica de cada persona. Si el tendón es más largo o más corto, si la rotula es alta o baja, si la rodilla tiene una posición vara o valga, son variables que influyen en la sobrecarga que puede tener el tendón. Otra de las causas de tendinitis rotuliana as la demanda funcional que tiene este tendón. Si lo sobrecargamos mucho por diferentes actividades que requieran mucha función del tendón será más fácil que aparezca una tendinitis rotuliana com por ejemplo deportes que la rodilla está en continua semiflexión como el tenis. La preparación física de la persona y la compensación muscular del resto de musculos de la pierna es importante para evitar una tendinitis rotuliana. La falta de una preparación física de los diferentes grupos musculares como los isquiotibiles, los adductores o el glúteo favorecen la aparición de tendinitis rotuliana sobretodo en deportistas. Es poroblema que se ve con frecuencia en otras tendinitis como la tendinitis de la pata de ganso. Por último alteraciones de la marcha por lesiones en el tobillo o en la cadera pueden modificar la forma de trabajo del tendón rotuliano produciendo tendinitis rotuliana. Diagnóstico de la tendinitis rotuliana. El diagnóstico de la tendinitis rotuliana se realiza principalmente con la exploración del paciente y la localización del dolor. Se trata de un dolor en la zona anterior de la rodilla que empeora con la carrera o la semiflexión. Ponerse de cuclillas es muy doloroso. La palpación del tendón pero especialmente la zona que se inserta en la rotula es muy dolorosa. Se ha de valorar la morfología global de la rodilla, si existe un genu varo o valgo y el condicionamiento muscular global. Es recomendable realizar una ecografía o una resonancia magnética para valorar el estado del tendón y la presencia de degeneración tendinosa. Es frecuente que la tendinitis rotuliana sea bilateral, pero más dolorosa en una rodilla que la otra. Tratamiento de la tendinitis rotuliana El tratamiento de la tendinitis rotuliana se realiza en 3 etapas o fases. La primera fase o tratamiento inicial se recomienda realizar un cierto reposo o descanso deportivo. Se recomienda parar la actividad física que produce el dolor, por ejemplo el pádel o el running. Si que se aconseja realizar otro tipo de actividad física como la natación la elíptica los estiramientos. No se aconseja parar completamente. Se tiene que mejorar la musculación global de la pierna con ejercicios de condicionamiento muscular. Se aconseja realizar tratamiento con hielo, cremas antiiflamatorias y una cincha rotuliana. La rehabilitación o fisioterapia es importante para el tratamiento de la tendinitis rotuliana. La segunda fase del tratamiento de la tendintis rotuliana Se aconseja realizar un tratamiento con ondas de choque en la zona del tendón. Las ondas de choque funcionan muy bien y han demostrado buenos resultados en la regeneración y recuperación de la tendinitis rotuliana como en otras tendinitis como la tendinitis de Aquiles. También se recomienda el tratamiento mediante infiltraciones en la zona del tendón con factores de crecimiento o ácido hialurónico. Otro de los tratamientos que han dado buenos resultados en las tendinitis rotuliana es el tratamiento con EPI. Tercera fase del tratamiento de la tendinitis rotuliana Si todos los tratamiento anteriormente recomendados no han mejorado el dolor de la rodilla secundario a tendinitis rotuliana, se aconseja realizar un tratamiento quirúrgico. Se realiza un desbridamiento y tenotomías longitudinales a nivel del tendón rotuliana para favorecer la cicatrización y curación de la tendinitis. Este tratamiento se reserva para los casos más crónicos. En los siguientes vídeos podréis ver el tratamiento de la tendinitis rotuliana.
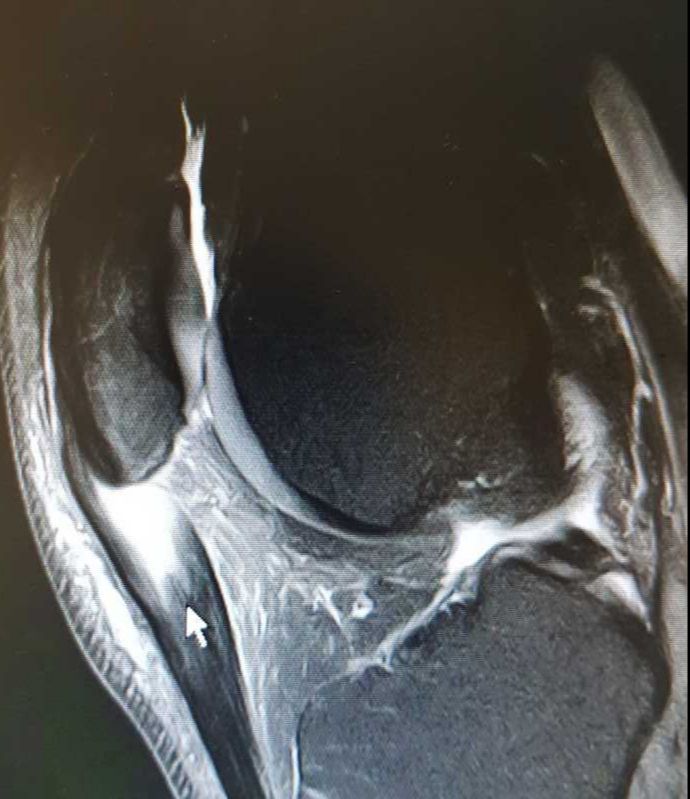
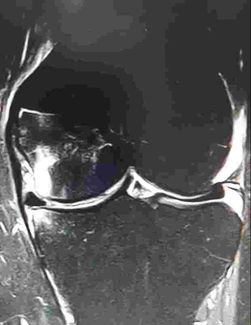
Una de las causas de dolor en la rodilla es el edema óseo. Se produce por microfracturas o sobrecargas óseas en la zona del cóndilo o meseta tibial. El tratamiento conservador mejora claramente el dolor El dolor en la rodilla o gonalgia es una de las causas más frecuente de consulta en traumatología. Existen múltiples causas de dolor en la rodilla que deben ser valoradas y estudiadas en cada paciente para poder aplicar el mejor de los tratamientos disponibles. Una de las causas de dolor en la rodilla es el edema óseo medular. ¿Qué es el edema óseo en la rodilla? Se trata de una inflamación o lesión en la zona de la rodilla llamada medular. Esta lesión se puede producir por varias causas. Una de las causas más frecuente es la contusión ósea o edema medular postcontusional. Se produce una contusión entre el cóndilo y la meseta tibial lo que produce una microfractura en la medular ósea y una reacción inflamatoria. La otras causa de edema óseo medular en la rodilla es la sobrecarga mecánica que se puede observar en algunos pacientes. Se produce una cambio biomecánico en la marcha que produce una sobrecarga ósea o un stress óseo que provoca una lesión en la medular de la rodilla. Esta sobrecarga mecánica como causa del edema óseo medular en la rodilla puede estar producido por un incremento de la actividad, por un cambio en la forma de la marcha como puede ocurrir en tras una operación de cadera o de pie o por una operación de la propia rodilla como una artroscopia de rodilla, lo que se conoce como edema óseo en la rodilla tras artroscopia, que es una causa frecuente de dolor tras una artroscopia de rodilla. Existen otras causas de edema óseo en la rodilla como enfermedades inflamatorias, infecciones, problemas metabolicos etc... En muchas ocasiones tras valorar las causas y conversar con el paciente no podemos saber la causa del edema óseo medular en la rodilla. Se denomina edema óseo idiopático. En otras ocasiones el edema óseo es un hallazgo en pacientes que no tienen dolor en la rodilla y se les realiza una resonancia. Edema óseo asintomático. dema óseo en la rodilla o osteonecrosis o fractura de stress?
Una de las dudas y preguntas frecuentes que preguntan los pacientes y también nos preguntamos los profesionales es la diferencia entre edema ósea, osteonecrosis o fractura de stress en la rodilla. En los 3 casos se produce una imagen de resonancia intensa en T2, es decir la lesión brilla en la resonancia. A modo de resumen: edema óseo es una lesión focal tanto en tibia como en cóndilo femoral, una osteonecrosis es un edema óseo muy extenso, normalmente localizado en el cóndilo femoral, la fractura de stress es un edema óseo extenso con una linea de fractura habitualmente en meseta tibial. En muchas ocasiones sobretodo en casos iniciales puede ser imposible distinguir uno de otro, la evolución y una resonancia tras 1 o 2 meses pueden ayudar. Diagnóstico edema óseo medular en la rodilla. Es importante diagnosticar en cada caso la causa de dolor de la rodilla. Existen diversas causas de dolor y deben ser valoradas en el contexto de edad, actividad física y antecedes o traumatismos de la persona. Como se ha comentado, una de las causas de dolor en la rodilla, es el edema óseo medular. El edema puede ser la causa de dolor de forma aislada o puede ser origen del dolor junto con otras lesiones como artropatía o artrosis femorotibial, rotura meniscal, lesión ligamentosa etc... La prueba más importante para el diagnóstico de las lesiones de rodilla es la resonancia magnética. Permite valorar las lesiones ligamentosas, meniscales y el edema óseo medular en la rodilla con la secuencia T2. La resonancia magnética permite valorar el tamaño del edema óseo medular y nos permite el seguimiento posterior. Es importante remarcar que existen muchos casos que se aprecia una edema óseo medular en la rodilla pero que éste es asintomático-no doloroso. Varios estudios han revisado este tema en pacientes deportistas / no deportistas realizando resonancias sin que tengan ningún síntoma. Tratamiento del edema óseo medular en la rodilla. El tratamiento del edema óseo medular en la rodilla se tiene que realizar tendiendo en cuenta las otras lesiones de la rodilla. Tambien es importante valorar si el edema medular en la rodilla es la causa del dolor o solo un hallazgo. Este punto realmente es muy importante ya que no podemos tratar solo la imagen de resonancia si no al paciente y la rodilla. Se recomienda realizar un tratamiento basado en fases. En la fase inicial se recomienda realizar un tratamiento mediante descarga o carga parcial de la extremidad. El uso de muletas es importante. Se debe realizar menos carga de la extremidad durante unas 2 a 4 semanas según el grado y extensión del edema óseo medular. No se debe realizar un reposo ni inmovilización de la extremidad, es importante realizar ejercicios de movilidad y musculación de la pierna para no perder masa muscular. Recomiendo realizar bicicleta / natación / pesas.... En caso de mucho dolor, los primeros días se puede tomar una pauta de analgésicos. El uso de cremas antiinflamatorias o naturales también pueden ayudar. En muchos de los casos recomiendo el tratamiento mediante calcio+vitamina D y Vitamina C. Otros tratamientos como colágeno / condritin / Ácido Hialurónico pueden ser de ayuda. También se puede realizar tratamiento mediante acupuntura u otras terapias alternativas. En fases más avanzadas o en caso de edema medular de la rodilla extenso se recomienda realizar junto con el tratamiento anterior una pauta de magnetoterapia en la rodilla de al menos 3 o 4 h diarias. A partir de las 3 semanas aproximadamente se recomienda la carga de la extremidad de forma progresiva con el uso de muletas y con zapatos deportivos blandos. Es muy importante seguir con la pauta de ejercicios de musculación de la pierna ya que se considera esencial para el tratamiento. Normalmente sobre las 6 semanas el dolor tiene que mejorar de forma considerable y la persona puede realizar su vida habitual. Ejercicios de impacto se recomiendan a los 2 meses tras el tratamiento del edema óseo medular en la rodilla. Tratamiento del Edema óseo crónico de la rodilla Existen casos que la persona con edema óseo no mejora del dolor en la rodilla y el edema se mantiene. En estos casos existen técnicas para el tratamiento de este problema. La técnica de subcondroplastia puede ayudar para este problema. Se realiza una infiltración de factores de crecimiento, células madre o de cemento en la zona del edema. En los casos más crónicos de edema óseo de la rodilla, se puede realizar una cirugía. Se recomienda realizar una cirugía de perforaciones óseas en la zona del edema óseo medular en la rodilla. |
Dr M BallesterTraumatólogo especialista en artroscopia y Traumatología deportiva Archives
March 2022
Categories
All
|




 RSS Feed
RSS Feed
